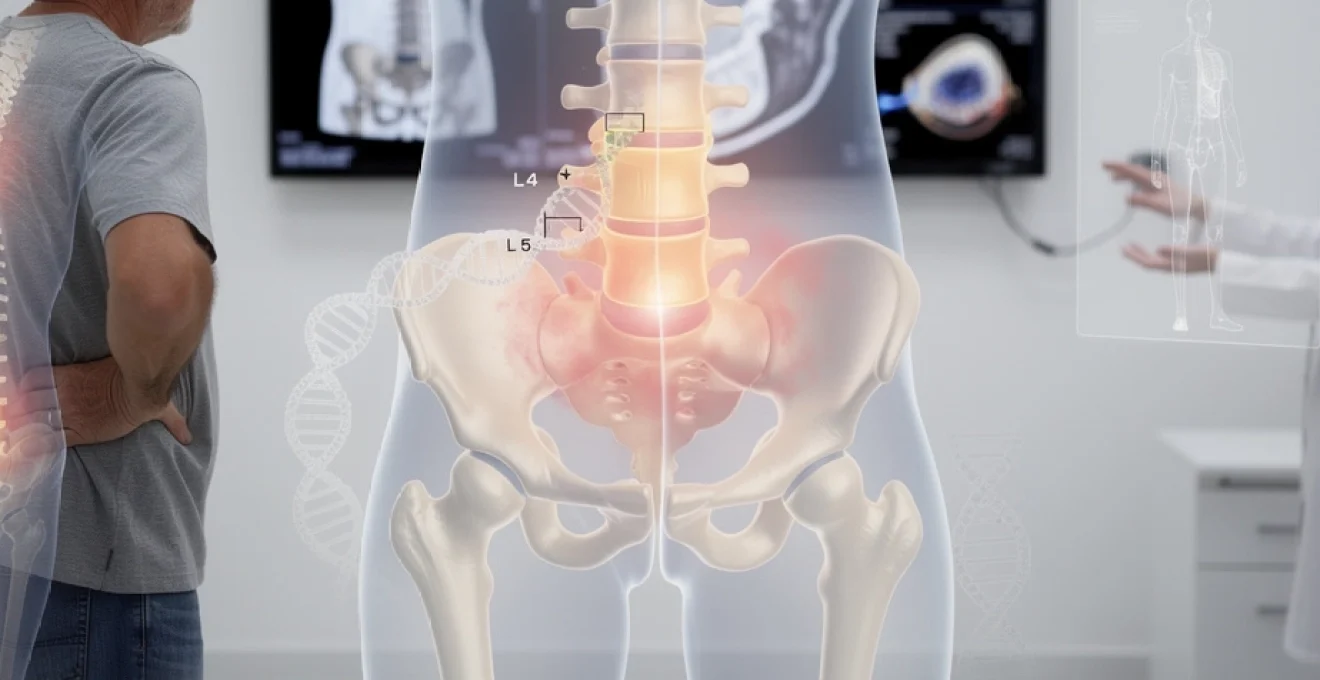
La discopathie L5-S1 représente l’une des pathologies rachidiennes les plus fréquentes, touchant particulièrement les adultes de 40 à 60 ans. Cette affection dégénérative implique une détérioration progressive du disque intervertébral situé entre la cinquième vertèbre lombaire et la première vertèbre sacrée. Le pincement discal, caractérisé par une diminution de la hauteur du disque, constitue souvent la manifestation radiologique principale de cette pathologie complexe. Les conséquences cliniques peuvent s’avérer particulièrement invalidantes, allant des lombalgies chroniques aux radiculalgies sévères.
Anatomie et physiopathologie de la discopathie L5-S1
Structure anatomique du disque intervertébral L5-S1
Le disque intervertébral L5-S1 présente une anatomie particulière qui explique sa vulnérabilité accrue aux processus dégénératifs. Cette structure fibrocartilagineuse complexe se compose de deux éléments principaux : l’annulus fibrosus périphérique et le nucleus pulposus central. L’annulus fibrosus forme une série de lamelles concentriques constituées de fibres de collagène de type I, orientées alternativement selon des angles opposés pour assurer une résistance optimale aux contraintes multidirectionnelles.
Le nucleus pulposus, véritable cœur hydraulique du disque, contient initialement 80 à 90% d’eau chez l’adulte jeune. Cette composition hydrique exceptionnelle confère au disque ses propriétés d’amortissement et de répartition des charges. Les protéoglycanes, notamment l’aggrécane, jouent un rôle crucial dans le maintien de cette hydratation par leurs propriétés osmotiques. La pression intradiscale au niveau L5-S1 peut atteindre 2,3 MPa en position debout, ce qui représente une contrainte mécanique considérable.
Mécanismes de dégénérescence discale selon la classification de pfirrmann
La dégénérescence discale suit un processus complexe impliquant des modifications biochimiques, structurelles et biomécaniques. La classification de Pfirrmann, établie sur des critères IRM, distingue cinq grades de dégénérescence. Le grade I correspond à un disque normal avec un signal T2 homogène et hyperintense, tandis que le grade V représente une dégénérescence sévère avec un signal T2 hypointense et une perte complète de la différenciation annulus-nucleus.
Les mécanismes initiateurs incluent la diminution de la densité cellulaire, l’accumulation de produits de dégradation matricielle et l’altération du métabolisme des chondrocytes-like cells. La concentration en protéoglycanes chute de 60% entre 20 et 70 ans, entraînant une déshydratation progressive du nucleus pulposus. Cette déshydratation provoque une modification des propriétés viscoélastiques du disque et une redistribution anormale des contraintes mécaniques.
Biomécanique de la jonction lombosacrée et contraintes mécaniques
La jonction lombosacrée constitue une zone de transition critique entre la colonne lombaire mobile et le sacrum fixe. Cette particularité anatomique génère des contraintes mécaniques spécifiques qui prédisposent le segment L5-S1 aux processus dégénératifs. L’angle sacré, normalement compris entre 30 et 50 degrés, influence directement la répartition des forces de compression et de cisaillement.
Les contraintes en compression au niveau L5-S1 représent
ent jusqu’à 5 à 6 fois le poids du corps lors d’un soulèvement de charge en flexion antérieure. À ces forces de compression s’ajoutent des forces de cisaillement antérieur, particulièrement marquées en cas d’hyperlordose lombaire ou de spondylolisthésis L5-S1. Lorsque le disque commence à se déshydrater, il perd de sa hauteur, ce qui transfère une part croissante des contraintes vers les articulations zygapophysaires postérieures et les ligaments interépineux.
Sur le plan clinique, cette altération de la biomécanique se traduit par des lombalgies mécaniques, majorées en station debout prolongée ou lors des efforts de soulèvement. Le pincement discal L5-S1 perturbe également la cinématique segmentaire : la mobilité se réduit en flexion-extension, tandis que des micro-instabilités peuvent apparaître en rotation ou en inclinaison latérale. À terme, la combinaison de ces phénomènes favorise l’apparition d’ostéophytes, de hernies discales postéro-latérales et de syndromes radiculaires L5 ou S1.
Processus inflammatoires et libération de cytokines pro-inflammatoires
La discopathie L5-S1 avec pincement discal ne se limite pas à un processus purement mécanique ; elle s’accompagne d’une véritable cascade inflammatoire. La fissuration de l’annulus fibrosus permet la pénétration de médiateurs inflammatoires et de néovaisseaux au sein d’un tissu initialement avasculaire. Les cellules discales dégénératives et les macrophages infiltrant produisent des cytokines pro-inflammatoires telles que l’IL‑1β, le TNF‑α et l’IL‑6, qui stimulent la synthèse de métalloprotéinases matricielles (MMP‑1, MMP‑3, MMP‑13).
Ces enzymes dégradent le collagène et les protéoglycanes, accélérant la destruction du disque et entretenant un cercle vicieux dégénératif. Parallèlement, ces cytokines sensibilisent les fibres nerveuses nociceptives qui prolifèrent dans le disque fissuré. On comprend alors pourquoi certains patients présentent des douleurs intenses malgré un pincement discal modéré à l’imagerie, alors que d’autres, avec une discopathie L5-S1 avancée, restent relativement peu symptomatiques. L’intensité de la réaction inflammatoire et de la néo-innervation discale joue un rôle clé dans la symptomatologie.
Étiologies et facteurs de risque de la discopathie dégénérative L5-S1
Facteurs génétiques et polymorphismes du gène ASPN
La susceptibilité à la discopathie L5-S1 avec pincement discal présente une importante composante génétique. Parmi les gènes étudiés, le gène ASPN, codant pour l’aspérine (une protéine de la matrice extracellulaire), a été associé à une augmentation du risque de dégénérescence discale lombaire. Certains polymorphismes, en particulier les répétitions D14 de l’ASPN, modulent la signalisation du TGF‑β et pourraient favoriser une matrice discale plus fragile et moins apte à se réparer.
Des études familiales suggèrent que l’héritabilité de la discopathie dégénérative lombaire pourrait atteindre 60 à 70 %. Cela explique pourquoi vous pouvez développer une discopathie L5-S1 relativement tôt, même en l’absence de port de charges lourdes ou de traumatismes majeurs, si plusieurs membres de votre famille ont souffert de lombalgies chroniques ou de hernies discales. Les polymorphismes d’autres gènes (collagènes de type IX, aggrécane, récepteurs de la vitamine D) interagissent probablement avec ASPN pour moduler le phénotype discal.
Surcharge pondérale et contraintes biomécaniques excessives
La surcharge pondérale constitue un facteur de risque majeur et modifiable de la discopathie L5-S1. Chaque kilo supplémentaire augmente les forces de compression s’exerçant sur le disque intervertébral, en particulier au niveau de la jonction lombo-sacrée. Chez les patients obèses, la pression intradiscale en station debout peut être significativement plus élevée, favorisant la déshydratation du nucleus pulposus et l’apparition d’un pincement discal précoce.
Au-delà de la simple charge mécanique, l’adiposité viscérale s’accompagne d’un état inflammatoire de bas grade avec élévation de cytokines circulantes (TNF‑α, IL‑6) et de l’adiponectine, qui peuvent altérer le métabolisme discal. C’est pourquoi une stratégie globale de prise en charge de la discopathie L5-S1 intègre toujours, lorsque c’est nécessaire, un programme de réduction pondérale accompagné d’une rééducation adaptée. Perdre ne serait-ce que 5 à 10 % de son poids corporel peut suffire à diminuer significativement les contraintes biomécaniques lombaires et la fréquence des épisodes douloureux.
Microtraumatismes répétés et sollicitations professionnelles
Les microtraumatismes répétés représentent une autre cause importante de dégénérescence discale L5-S1. Les professions impliquant des ports de charges lourdes, des vibrations prolongées (conducteurs routiers, engins de chantier), ou des mouvements répétés en flexion-rotation du tronc exposent les disques lombaires à des contraintes cumulatives. Chaque « faux mouvement » pris isolément est souvent bénin, mais leur répétition quotidienne, sur plusieurs années, accélère l’usure discale.
On décrit ainsi un véritable « vieillissement mécanique » professionnel de la jonction lombo-sacrée. À terme, l’annulus fibrosus se microfissure, le nucleus pulposus migre en arrière et des protrusions ou hernies discales L5-S1 peuvent se constituer, responsables de sciatiques ou de cruralgies. Pour limiter ces risques, des mesures de prévention ergonomique (aides à la manutention, formation aux bons gestes, pauses régulières, alternance des tâches) sont essentielles, en particulier chez les travailleurs exposés dès le début de leur carrière.
Tabagisme et altération de la vascularisation discale
Le tabagisme constitue un facteur de risque souvent sous-estimé de la discopathie L5-S1 avec pincement discal. La nicotine provoque une vasoconstriction des microvaisseaux des plateaux vertébraux, réduisant la perfusion de la zone sous-chondrale qui nourrit le disque par diffusion. À long terme, cette hypoxie chronique favorise la déshydratation discale, l’accumulation de radicaux libres et la mort des cellules discales.
Des études ont montré une prévalence plus élevée de discopathies dégénératives multiples chez les fumeurs, avec un risque augmenté de lombalgies chroniques et de recours à la chirurgie. Arrêter de fumer ne répare évidemment pas un disque déjà pincé, mais permet de ralentir la progression de la dégénérescence et d’optimiser la réponse aux traitements conservateurs. En ce sens, le sevrage tabagique fait pleinement partie d’une stratégie thérapeutique globale, au même titre que la rééducation ou la perte de poids.
Sémiologie clinique et syndromes radiculaires associés
La discopathie L5-S1 avec pincement discal se manifeste classiquement par des lombalgies mécaniques, d’intensité variable, localisées au bas du dos et parfois décrites comme une douleur « en barre » irradiant vers les fesses. Ces douleurs sont typiquement majorées par la station debout prolongée, la marche en terrain irrégulier, le port de charges ou la position assise prolongée sur un siège inadapté. Le repos relatif, la position allongée et la marche à allure modérée apportent souvent un soulagement partiel.
Lorsque la dégénérescence discale s’accompagne d’une hernie ou d’une protrusion comprimant une racine nerveuse, un syndrome radiculaire se constitue. L’atteinte de la racine L5 provoque une douleur irradiant depuis la fesse vers la face postéro-latérale de la cuisse, le bord externe de la jambe, le dos du pied et le gros orteil, parfois associée à un déficit de la dorsiflexion du pied. L’atteinte de S1 se traduit par une douleur descendant à la face postérieure de la cuisse, la face postérieure de la jambe et le bord externe du pied, avec une diminution ou abolition du réflexe achilléen.
Des paresthésies (fourmillements, engourdissements), une sensation de jambe « lourde » ou « qui lâche » peuvent également être rapportées. Dans les formes sévères, un syndrome de la queue de cheval (troubles sphinctériens, anesthésie en selle, déficit moteur bilatéral) impose une prise en charge neurochirurgicale en urgence. Entre ces extrêmes, de nombreux patients présentent des douleurs intermittentes, parfois silencieuses durant des années avant de se décompenser brutalement à l’occasion d’un effort ou d’un traumatisme mineur.
Protocoles d’imagerie diagnostique et classifications radiologiques
IRM morphologique et séquences T2 STIR pour l’œdème de modic
L’IRM constitue l’examen de référence pour évaluer une discopathie L5-S1 avec pincement discal. Les séquences pondérées en T2 permettent d’apprécier l’hydratation du disque, la distinction nucleus-annulus et la présence éventuelle d’une hernie ou d’une protrusion. La classification de Pfirrmann est utilisée pour graduer la dégénérescence discale, du grade I (disque sain) au grade V (disque sévèrement dégénératif et pincé). Un pincement discal important s’accompagne généralement d’une diminution marquée du signal T2.
Les séquences T2 STIR ou T1/T2 avec saturation de graisse sont particulièrement utiles pour détecter les modifications inflammatoires des plateaux vertébraux adjacents, décrites par Modic. Les lésions de type I (œdème inflammatoire) se traduisent par un hyposignal T1 et un hypersignal T2/STIR, souvent corrélés à des douleurs mécaniques importantes. Les types II (dégénérescence graisseuse) et III (sclérose osseuse) reflètent des stades plus chroniques. Identifier un œdème de Modic actif peut orienter vers des stratégies thérapeutiques spécifiques et expliquer des lombalgies disproportionnées par rapport au pincement discal isolé.
Scanner lombaire et reconstructions multiplanaires
Le scanner lombaire garde une place importante, notamment lorsqu’une IRM est contre-indiquée (pacemaker non compatible, claustrophobie sévère) ou pour une analyse fine de l’architecture osseuse. Il permet de visualiser avec précision le pincement discal, les ostéophytes marginaux, la sténose du canal rachidien et du récessus latéral, ainsi que les signes de spondylolisthésis L5-S1. Les reconstructions multiplanaires (sagittales, coronales) offrent une vue détaillée de la jonction lombo-sacrée et des foramens de conjugaison.
Dans le contexte préopératoire, le scanner est souvent complété par une myélo-scanner pour mieux apprécier la compression des racines nerveuses lorsque l’IRM n’est pas concluante. Toutefois, en l’absence de signes neurologiques ou de projet chirurgical, une IRM simple suffit dans la majorité des cas pour confirmer le diagnostic de discopathie L5-S1 et guider la prise en charge conservatrice.
Discographie provocatrice selon les critères de l’international association for the study of pain
La discographie provocatrice est un examen invasif réservé à des situations très sélectionnées, notamment avant une chirurgie de fusion ou de prothèse discale chez des patients présentant des lombalgies chroniques invalidantes. Sous contrôle fluoroscopique, un produit de contraste est injecté dans le disque suspect (L5-S1 par exemple) afin de reproduire la douleur habituelle du patient et d’analyser la morphologie interne du disque. Selon les critères de l’International Association for the Study of Pain (IASP), l’examen est considéré comme positif si la douleur déclenchée est typique, de forte intensité, et absente ou minimale lors de l’injection d’un disque de contrôle sain.
La discographie permet de confirmer le caractère « discogénique » de la douleur lorsque les autres examens sont discordants. Cependant, en raison du risque d’induire ou d’aggraver une dégénérescence discale et du débat persistant sur sa valeur pronostique, son utilisation reste limitée à des centres spécialisés. Pour la plupart des patients souffrant de discopathie L5-S1 avec pincement discal, une prise en charge basée sur l’IRM, l’examen clinique et l’évolution des symptômes demeure suffisante.
Échelle de dallas et quantification de l’incapacité fonctionnelle
L’évaluation de l’impact fonctionnel de la discopathie L5-S1 repose sur des outils validés, dont l’échelle de Dallas pour la lombalgie fonctionnelle. Ce questionnaire explore plusieurs dimensions : activités quotidiennes, vie professionnelle, loisirs, anxiété-dépression et comportement social. Chaque item est noté, permettant de quantifier l’incapacité liée aux lombalgies et aux radiculalgies associées au pincement discal.
En complément, d’autres échelles comme l’Oswestry Disability Index (ODI) ou l’échelle visuelle analogique (EVA) de la douleur sont fréquemment utilisées en pratique clinique. Suivre l’évolution de ces scores au fil du temps permet d’objectiver l’efficacité des traitements conservateurs ou interventionnels, d’ajuster les programmes de rééducation et, le cas échéant, de documenter l’indication d’une chirurgie lorsque la qualité de vie reste fortement altérée malgré une prise en charge optimale.
Stratégies thérapeutiques conservatrices et interventionnelles
Infiltrations épidurales par voie transforaminale
Lorsque la discopathie L5-S1 avec pincement discal s’accompagne d’une radiculalgie invalidante, les infiltrations épidurales par voie transforaminale constituent une option thérapeutique efficace. Sous contrôle radiologique (fluoroscopie ou scanner), un mélange de corticoïde retard et d’anesthésique local est injecté au contact de la racine comprimée, à proximité du foramen de conjugaison L5 ou S1. Cette approche ciblée permet de délivrer une forte concentration de médicament au site précis de l’inflammation.
Les études montrent un soulagement significatif de la douleur chez une proportion importante de patients, parfois pendant plusieurs mois. Ces infiltrations ne « réparent » pas le disque pincé, mais réduisent l’inflammation péri-radiculaire et permettent souvent de reprendre plus activement la rééducation. Elles doivent cependant être limitées en nombre (généralement trois par an au maximum) en raison des effets secondaires potentiels des corticoïdes et réalisées après une évaluation rigoureuse des contre-indications (troubles de la coagulation, infection, diabète déséquilibré).
Nucleoplastie par radiofréquence et décompression discale percutanée
Chez certains patients présentant une discopathie L5-S1 douloureuse avec protrusion modérée, sans sténose canalaire majeure, des techniques mini-invasives comme la nucleoplastie par radiofréquence peuvent être proposées. L’objectif est de réduire la pression intradiscale et le volume du nucleus pulposus en chauffant sélectivement le tissu discal via une sonde introduite percutanément. Cette « décompression discale percutanée » diminue la saillie du disque et la contrainte exercée sur la racine nerveuse.
La nucleoplastie est généralement réalisée en ambulatoire, sous anesthésie locale ou loco-régionale, avec un temps de récupération rapide. Elle s’adresse à des patients soigneusement sélectionnés, après échec des traitements conservateurs bien conduits. Comme toute technique, elle n’est pas dénuée de limites : son efficacité est moindre en cas de pincement discal très avancé, de hernie volumineuse ou de spondylolisthésis instable. Une information claire sur les bénéfices attendus et les alternatives thérapeutiques est donc indispensable.
Rééducation proprioceptive et renforcement des muscles stabilisateurs
La rééducation occupe une place centrale dans la prise en charge de la discopathie L5-S1 avec pincement discal. Au-delà du simple travail musculaire, les programmes modernes intègrent une dimension proprioceptive visant à restaurer le contrôle fin de la colonne lombaire. Des exercices sur plateaux instables, ballons de gymnastique ou dispositifs de biofeedback permettent de solliciter les muscles profonds (multifides, transverse de l’abdomen) responsables de la stabilité segmentaire.
Le renforcement de la ceinture abdominale et des muscles paravertébraux s’accompagne d’un apprentissage des « bons gestes » au quotidien : se pencher en fléchissant les genoux, porter les charges près du corps, éviter les torsions brusques. En pratique, un programme type associe étirements doux, gainage progressif, réentraînement à l’effort (marche, vélo, natation) et éducation posturale. Vous vous demandez si ces exercices peuvent réellement changer les choses face à un pincement discal déjà installé ? Les données montrent qu’une rééducation bien conduite réduit la fréquence des récidives, diminue la douleur et améliore la capacité à travailler, même chez des patients avec discopathie dégénérative avancée.
Neurostimulation médullaire pour la lombalgie chronique réfractaire
Dans les formes de lombalgie chronique réfractaire liées à une discopathie L5-S1, après échec des traitements médicamenteux, des infiltrations et parfois même de la chirurgie, la neurostimulation médullaire (spinal cord stimulation) peut être envisagée. Cette technique consiste à implanter des électrodes dans l’espace épidural, connectées à un générateur d’impulsions, afin de moduler la transmission des signaux douloureux au niveau de la moelle épinière. En stimulant certaines fibres nerveuses, la perception de la douleur lombaire et radiculaire peut être significativement réduite.
La procédure se déroule en deux temps : une phase d’essai avec électrodes temporaires, puis, en cas de réponse satisfaisante, l’implantation définitive du système. La neurostimulation ne s’adresse qu’à un sous-groupe de patients soigneusement sélectionnés, chez lesquels toutes les autres options raisonnables ont été épuisées. Elle illustre cependant les progrès réalisés dans la prise en charge globale de la douleur chronique et offre une alternative à l’escalade médicamenteuse prolongée.
Indications chirurgicales et techniques opératoires spécialisées
La chirurgie de la discopathie L5-S1 avec pincement discal est réservée à des situations bien définies. Les principales indications sont : un syndrome de la queue de cheval ou un déficit moteur aigu imposant une décompression en urgence ; une radiculalgie invalidante L5 ou S1 persistante malgré plusieurs mois de traitement conservateur bien mené ; une instabilité segmentaire documentée (spondylolisthésis, mobilité anormale sur les clichés dynamiques) responsable de lombalgies mécaniques sévères. La simple présence d’un pincement discal à l’imagerie, en l’absence de corrélation clinique, ne justifie pas une intervention.
Plusieurs techniques opératoires spécialisées peuvent être envisagées selon le contexte. La discectomie simple, le plus souvent par voie microchirurgicale ou endoscopique, vise à retirer la hernie ou la protrusion compressive tout en préservant au maximum le disque restant. En cas d’instabilité associée ou de dégénérescence discale très avancée, une arthrodèse L5-S1 (fusion vertébrale) peut être réalisée par voie postérieure, antérieure ou combinée, à l’aide de vis pédiculaires, de cages intersomatiques et de greffes osseuses.
Chez des patients plus jeunes, sans arthrose facettaire majeure, la mise en place d’une prothèse discale L5-S1 peut être discutée afin de conserver une certaine mobilité segmentaire et de limiter les contraintes sur les étages adjacents. Comme toujours en chirurgie rachidienne, la balance bénéfice/risque doit être soigneusement évaluée : risque d’infection, de non-fusion, de détérioration des étages voisins, persistance ou récidive des douleurs. Une information éclairée du patient, intégrant ses attentes, son activité professionnelle et son mode de vie, est essentielle pour choisir l’option la plus adaptée et optimiser le pronostic fonctionnel à long terme.