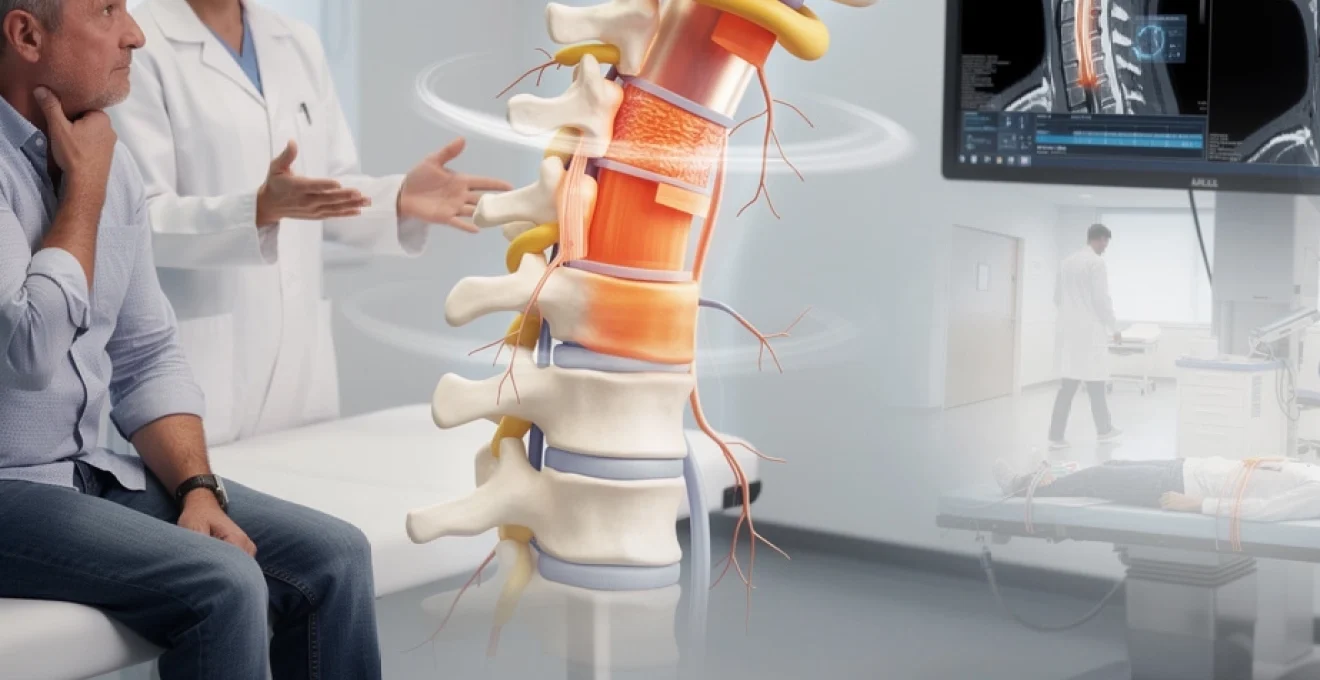
La myélopathie cervicarthrosique représente la première cause d’atteinte de la moelle épinière dans les pays développés, touchant jusqu’à 5% des personnes âgées de plus de 40 ans. Cette pathologie insidieuse, souvent méconnue du grand public, résulte d’une compression progressive de la moelle épinière au niveau cervical, causée par les modifications dégénératives liées à l’arthrose. Contrairement aux douleurs cervicales classiques, cette condition se manifeste par des symptômes neurologiques subtils qui peuvent être facilement attribués au vieillissement normal, retardant ainsi le diagnostic et la prise en charge appropriée.
Les témoignages de patients révèlent une réalité préoccupante : des mois, voire des années d’errance médicale avant qu’un diagnostic précis ne soit posé. Philippe, 68 ans, décrit parfaitement cette situation :
« Pendant des mois, j’ai cru que je vieillissais mal. J’avais les mains engourdies en permanence, je lâchais des objets. Écrire ma signature devenait difficile. Mais le pire, c’était la marche. J’avais l’impression de marcher sur du coton, mes jambes étaient faibles et raides, comme si j’étais ivre. »
Cette pathologie nécessite une approche multidisciplinaire impliquant rhumatologues, neurologues et neurochirurgiens. L’enjeu principal réside dans la détection précoce des signes d’alerte, car une fois installées, les lésions neurologiques deviennent souvent irréversibles. Le traitement chirurgical, bien qu’il ne garantisse pas une récupération complète, permet de stabiliser l’évolution et d’éviter la progression vers une paralysie complète des quatre membres.
Physiopathologie de la myélopathie cervicarthrosique : mécanismes dégénératifs et compression médullaire
La physiopathologie de la myélopathie cervicarthrosique repose sur un processus dégénératif complexe impliquant l’ensemble des structures du rachis cervical. Ce processus, favorisé par des facteurs génétiques, environnementaux et inflammatoires, aboutit progressivement à un rétrécissement du canal rachidien cervical. Les disques intervertébraux, structures non vascularisées nourries par simple diffusion, subissent une dégénérescence accélérée qui compromet leur fonction d’amortissement et de maintien de l’espace intervertébral.
La cascade dégénérative débute généralement par une déshydratation du nucleus pulposus, entraînant une perte de hauteur discale et une surcharge mécanique des structures adjacentes. Cette surcharge provoque une hypertrophie compensatrice des articulaires postérieures et la formation d’ostéophytes, communément appelés « becs de perroquet ». Ces excroissances osseuses, associées à l’épaississement des ligaments vertébraux, notamment le ligament jaune et le ligament longitudinal postérieur, réduisent progressivement le diamètre du canal rachidien.
Sténose canalaire cervicale par ostéophytes postérieurs et hypertrophie ligamentaire
La sténose canalaire cervicale résulte principalement de la croissance d’ostéophytes postérieurs qui empiètent sur l’espace médullaire. Ces formations osseuses pathologiques se développent à partir des plateaux vertébraux et des articulations unco-vertébrales, créant une compression mécanique directe de la moelle épinière. L’hypertrophie ligamentaire, particulièrement marquée au niveau du ligament jaune
et du ligament longitudinal postérieur, participe à cet effet de « resserrement » progressif autour de la moelle épinière. On parle alors de canal cervical étroit. Chez certains patients, ce canal était déjà constitutionnellement plus réduit, ce qui explique pourquoi tous les sujets arthrosiques ne développent pas de myélopathie cervicarthrosique. Lorsque ces différentes structures (os, disques, ligaments) s’épaississent simultanément, la moelle épinière se retrouve littéralement coincée dans un espace rigide qui ne laisse plus de marge de manœuvre.
Compression dynamique lors des mouvements de flexion-extension cervicale
La compression médullaire dans la myélopathie cervicarthrosique n’est pas seulement statique. Elle devient aussi dynamique, c’est-à-dire qu’elle se modifie en fonction des mouvements du cou. En flexion, la moelle épinière s’étire et vient frotter sur les structures antérieures (disques, ostéophytes), alors qu’en extension, elle est repoussée vers l’arrière contre les lames vertébrales et le ligament jaune épaissi. Ce phénomène de « cisaillement » répété entraîne des microtraumatismes chroniques des fibres nerveuses.
On peut comparer la moelle épinière à un câble électrique entouré de sa gaine : si le câble est constamment plié et comprimé dans un conduit trop étroit, l’isolant finit par se fissurer et les fils internes se détériorent. Dans la myélopathie cervicarthrosique, chaque mouvement de flexion-extension du rachis cervical accentue la souffrance médullaire. C’est pourquoi certains patients décrivent une sensation de décharges électriques descendant dans le dos ou dans les membres lors de la flexion du cou : c’est le fameux signe de Lhermitte, typique d’une atteinte des cordons postérieurs.
Les examens d’imagerie dynamique (radiographies en flexion-extension, voire IRM dynamique dans certains centres) permettent parfois de mettre en évidence cette composante mécanique supplémentaire. Elle explique que certains patients puissent présenter des symptômes importants avec des images de compression apparemment « modérées » en position neutre. Pour vous, cela signifie qu’un simple faux mouvement, une chute ou un « coup du lapin » peuvent décompenser brutalement une myélopathie jusque-là peu bruyante.
Ischémie médullaire par atteinte vasculaire des artères spinales antérieures
À la compression mécanique s’ajoute une autre composante majeure : l’ischémie médullaire, c’est-à-dire un défaut d’irrigation sanguine de la moelle épinière. La moelle est vascularisée notamment par l’artère spinale antérieure et des branches perforantes qui cheminent à proximité des corps vertébraux et des disques. Lorsque le canal rachidien se rétrécit et que les structures se déforment, ces vaisseaux peuvent être étirés, comprimés ou cisaillés.
Or, des neurones mal irrigués sont des neurones en souffrance. Au début, cette ischémie reste réversible : la moelle « fonctionne au ralenti », ce qui se traduit par des symptômes fluctuants, comme une fatigabilité à la marche qui s’aggrave en fin de journée. Mais avec le temps, les zones mal perfusées finissent par subir des lésions structurelles irréversibles. On peut faire l’analogie avec une plante dont les racines reçoivent peu d’eau : elle tient quelque temps, jaunit, puis finit par se dessécher.
Sur l’IRM, cette souffrance vasculaire se manifeste souvent par un hypersignal T2 intra-médullaire, parfois décrit au patient comme une « tache blanche » au niveau de la moelle. Cet hypersignal témoigne d’un œdème ischémique, voire de micro-nécroses. Plus cet hypersignal est étendu, plus le pronostic fonctionnel est réservé, même si la décompression du canal cervical est réalisée correctement par la suite.
Myélomalacie secondaire et démyélinisation des cordons postérieurs
Lorsque la compression et l’ischémie se prolongent, la moelle épinière développe des lésions de myélomalacie. Ce terme désigne un ramollissement du tissu médullaire lié à une destruction des neurones et des cellules de soutien. Sur l’IRM, la myélomalacie apparaît comme une zone d’hypersignal T2 parfois associée à une hyposignal T1, signe que le processus est avancé. Malheureusement, à ce stade, les dommages sont en grande partie irréversibles.
La démyélinisation des cordons postérieurs – les voies nerveuses qui transportent la sensibilité fine, vibratoire et proprioceptive – explique de nombreux symptômes spécifiques rapportés par les patients. Ceux-ci décrivent par exemple la sensation de marcher sur du coton, de « ne plus sentir le sol » sous leurs pieds ou d’avoir du mal à juger la position de leurs orteils. Les gestes fins des mains deviennent imprécis, comme si les doigts « n’obéissaient plus ».
Concrètement, la myélopathie cervicarthrosique associe donc trois mécanismes délétères : compression mécanique, ischémie et démyélinisation. Ensemble, ils altèrent la conduction de l’influx nerveux dans la moelle épinière, d’où la grande variété de signes neurologiques qui vont constituer la sémiologie clinique de la maladie.
Sémiologie clinique de la myélopathie cervicarthrosique : manifestations neurologiques progressives
Sur le plan clinique, la myélopathie cervicarthrosique se manifeste par des symptômes progressifs, souvent discrets au début, puis de plus en plus invalidants. Ils ne sont pas spécifiques et peuvent facilement être confondus avec un « simple vieillissement », une arthrose des hanches ou des genoux, voire un canal lombaire étroit. Pourtant, certains signes neurologiques doivent absolument faire évoquer le diagnostic, en particulier lorsqu’ils s’associent à des antécédents de douleurs cervicales.
On distingue classiquement plusieurs grands types de manifestations : un syndrome pyramidal avec spasticité et hyperréflexie, des troubles de la sensibilité profonde (proprioception, vibration), une claudication médullaire avec fatigabilité à la marche, et parfois des troubles vésico-sphinctériens. Pour le lecteur, l’enjeu est de repérer ces signaux faibles chez soi ou chez un proche, afin d’en parler sans tarder à un médecin.
Syndrome pyramidal avec spasticité des membres inférieurs et signe de babinski
Le syndrome pyramidal reflète une atteinte des voies motrices longues qui descendent du cerveau vers les membres à travers la moelle épinière. Dans la myélopathie cervicarthrosique, ces voies sont comprimées au niveau cervical, ce qui entraîne des anomalies motrices dites « centrales ». Cliniquement, on observe une spasticité des membres inférieurs : les muscles sont raides, résistants aux mouvements passifs, et les jambes ont tendance à « tressaillir » exagérément.
Le médecin retrouve souvent une hyperréflexie : en frappant le tendon rotulien ou achilléen avec le marteau à réflexes, la réponse est trop vive, parfois polycinétique. Le signe de Babinski – extension lente du gros orteil à la stimulation de la plante du pied – est un autre marqueur clé d’atteinte pyramidale. C’est l’un des signes cliniques les plus sensibles de la myélopathie cervicarthrosique.
Pour le patient, ces anomalies se traduisent par une démarche « raide », parfois décrite comme une marche de « robot » ou une impression d’avoir les jambes en bois. Les virages sont difficiles, les pieds accrochent les tapis ou les bordures de trottoir. Certaines personnes rapportent des chutes inexpliquées ou une incapacité à courir comme avant. Là encore, il est tentant de mettre ces difficultés sur le compte de l’âge, ce qui contribue au retard diagnostique.
Atteinte proprioceptive et troubles de la sensibilité vibratoire
Les cordons postérieurs de la moelle épinière, souvent touchés dans la myélopathie cervicarthrosique, véhiculent la sensibilité profonde : position des articulations, vibration, perception fine du toucher. Quand ces voies sont altérées, les patients perdent une partie de leurs repères sensoriels. Ils ont du mal à évaluer la position de leurs pieds ou de leurs mains sans les regarder, ce qui perturbe l’équilibre et la précision des gestes.
Cliniquement, le neurologue teste cette fonction en appliquant un diapason vibrant sur les malléoles ou les poignets, ou en demandant au patient de fermer les yeux et de reconnaître la position de ses doigts de pied. Un signe de Romberg positif – déséquilibre lorsque le patient se tient debout pieds joints, yeux fermés – témoigne d’une atteinte de la proprioception. Ce trouble explique pourquoi certains malades se sentent beaucoup plus instables dans l’obscurité ou lorsqu’ils se lèvent la nuit.
Au quotidien, cette atteinte proprioceptive peut se traduire par une maladresse croissante : difficultés à boutonner une chemise, à enfiler une clé dans une serrure, à saisir de petits objets. Les patients disent parfois : « Je ne sens plus bien mes doigts » ou « J’ai l’impression que mes mains appartiennent à quelqu’un d’autre ». Ces symptômes, combinés à la spasticité des membres inférieurs, forment une signature clinique typique de la myélopathie cervicarthrosique.
Claudication médullaire et fatigabilité à la marche
La claudication médullaire est un des symptômes les plus déroutants pour les patients. Elle se manifeste par une fatigabilité progressive à la marche, avec une sensation de faiblesse, de raideur ou de « blocage » des jambes après une certaine distance. Contrairement à la claudication vasculaire des artérites, cette gêne n’est pas liée à la douleur musculaire mais à la souffrance de la moelle épinière comprimée.
Typiquement, le patient explique qu’il peut marcher quelques dizaines ou centaines de mètres, puis que ses jambes se mettent à flancher, l’obligeant à s’arrêter ou à s’agripper à un appui. Après un court repos, la marche redevient possible, mais la distance maximale diminue avec le temps. Vous reconnaissez-vous dans cette description ou pensez-vous immédiatement à un problème de hanches ou de genoux ? C’est tout l’enjeu de la distinction entre atteinte orthopédique périphérique et origine médullaire.
Cette claudication médullaire est parfois confondue avec un canal lombaire étroit, autre pathologie fréquente chez le sujet âgé. Or, les deux affections peuvent coexister chez un même patient, compliquant encore le diagnostic. D’où l’importance, en cas de trouble de la marche atypique, de ne pas se limiter à une imagerie lombaire mais de penser aussi à explorer le rachis cervical.
Dysfonction vésico-sphinctérienne et troubles génito-urinaires
À un stade plus avancé, la myélopathie cervicarthrosique peut entraîner des troubles vésico-sphinctériens. La moelle épinière cervicale participe, via les voies descendantes, au contrôle volontaire de la vessie et du sphincter anal. Lorsque ces voies sont interrompues ou altérées, le patient peut présenter des difficultés à initier la miction, une sensation de vidange incomplète, des urgences mictionnelles ou, au contraire, une incontinence.
Ces symptômes restent longtemps discrets ou minimisés par les patients, qui les attribuent à une « prostate capricieuse » chez l’homme ou à des « fuites urinaires banales » chez la femme. Pourtant, ils signent une atteinte médullaire plus sévère et doivent alerter. Des troubles sexuels (troubles de l’érection, diminution de la sensibilité génitale) peuvent également s’ajouter, impactant la qualité de vie et l’estime de soi.
Dans les formes très évoluées, on peut observer une véritable fausse incontinence par regorgement (vessie distendue qui déborde) ou des difficultés majeures de défécation. C’est l’une des raisons pour lesquelles la myélopathie cervicarthrosique est considérée comme une urgence neurologique différée : plus on attend, plus le risque de séquelles sphinctériennes définitives augmente.
Explorations paracliniques diagnostiques : IRM cervicale et évaluations fonctionnelles
Face à un tableau clinique évocateur de myélopathie cervicarthrosique, l’examen clé est l’IRM du rachis cervical. Cet examen, non invasif et indolore, permet de visualiser à la fois les structures osseuses, les disques, les ligaments et surtout la moelle épinière elle-même. Sur les coupes sagittales et axiales, le radiologue peut mesurer le diamètre antéropostérieur du canal, localiser précisément les zones de compression et rechercher un hypersignal intra-médullaire en T2, marqueur de souffrance chronique.
Dans certains cas, des séquences dynamiques peuvent être réalisées pour évaluer la compression en flexion et en extension. L’IRM est souvent complétée par un scanner cervical avec reconstructions 3D, particulièrement utile pour distinguer les compressions « dures » (ostéophytes, ossification du ligament longitudinal postérieur) des compressions « molles » (hernie discale, hypertrophie ligamentaire). Ces informations sont indispensables au neurochirurgien pour choisir la voie d’abord la plus appropriée, antérieure ou postérieure.
Des radiographies standard et dynamiques (flexion/extension) du rachis cervical permettent d’évaluer l’alignement global, la lordose cervicale, l’existence d’une instabilité vertébrale ou d’un spondylolisthésis. Dans les formes frustes, lorsque les symptômes sont discrets mais que l’IRM montre une sténose importante, des explorations électrophysiologiques – potentiels évoqués somesthésiques et moteurs – peuvent être demandées pour objectiver une souffrance médullaire infraclinique.
Enfin, un bilan neurologique complet peut inclure un électromyogramme (EMG) pour différencier une atteinte médullaire d’une neuropathie périphérique ou d’un syndrome canalaire (comme un canal carpien). Des examens biologiques (dosage de la vitamine B12, recherche de maladies inflammatoires ou démyélinisantes) peuvent être réalisés pour éliminer des diagnostics différentiels tels que la sclérose en plaques ou la sclérose latérale amyotrophique. L’objectif est d’arriver à un diagnostic de myélopathie cervicarthrosique dégénérative avec le plus haut degré de certitude possible avant d’envisager un traitement chirurgical.
Témoignage patient : parcours diagnostique et vécu de la myélopathie cervicarthrosique
Derrière les termes techniques et les images d’IRM, il y a surtout des parcours de vie bouleversés. Pour mieux comprendre ce que représente une myélopathie cervicarthrosique au quotidien, voici le témoignage de Mireille, 63 ans, ancienne assistante de direction, opérée d’un canal cervical étroit C3–C6.
« Tout a commencé par une drôle de maladresse. Je faisais tomber les verres, je mettais deux fois plus de temps à boutonner ma chemise le matin. Je me suis dit que c’était le stress ou l’arthrose. Puis ma marche a changé, sans que je m’en rende compte au début. C’est mon mari qui m’a dit un jour : ‘Tu marches comme si tu étais sur un bateau’. Je me sentais fatiguée en permanence, mais je n’avais presque pas mal au cou, alors je ne pensais pas à un problème de cervicales. »
Mireille consulte d’abord son médecin traitant, qui suspecte des troubles circulatoires ou une neuropathie périphérique liée à un diabète naissant. Des examens sanguins sont réalisés, un traitement pour la circulation lui est prescrit, sans amélioration. Les mois passent, les difficultés à la marche s’aggravent, et Mireille commence à appréhender les escaliers et les trottoirs. Une chute sans gravité, en sortant du bus, finit par alerter son entourage.
« C’est seulement après presque deux ans de galère qu’un jeune interne, pendant une consultation aux urgences, m’a fait marcher dans le couloir, m’a testé les réflexes et m’a parlé pour la première fois de ‘syndrome pyramidal’. J’avais les réflexes des genoux très vifs et un signe de Babinski. Il m’a envoyé faire une IRM cervicale en urgence. Là, le verdict est tombé : canal cervical très étroit, souffrance de la moelle, besoin d’une opération. »
Le choc du diagnostic est souvent suivi d’un mélange de soulagement – enfin une explication – et d’angoisse face à la perspective d’une chirurgie du cou. Mireille se souvient des explications de son neurochirurgien : l’objectif de l’opération n’était pas de la « guérir » complètement, mais de stopper l’aggravation. La marche ne redeviendrait peut-être jamais comme avant, mais sans intervention, le risque de finir en fauteuil roulant était très élevé.
« J’ai mis du temps à accepter l’idée. On se dit toujours que ça ira mieux avec un peu de kiné, des médicaments, du repos. Mais quand on m’a expliqué que chaque mois qui passait diminuait mes chances de récupérer, j’ai fini par dire oui. L’opération s’est bien passée. Les premiers temps, j’avais plus mal au cou qu’avant, mais petit à petit, j’ai senti que ma marche se stabilisait. Je ne cours plus, je ne porte plus de charges lourdes, mais je peux encore marcher avec mon mari au parc, et ça, je ne l’aurais peut-être plus jamais fait sans la chirurgie. »
Le vécu de la myélopathie cervicarthrosique ne se limite pas aux symptômes physiques. Beaucoup de patients décrivent un véritable travail de deuil de leur corps d’avant : renoncer à certains loisirs, adapter leur métier ou partir plus tôt à la retraite, redéfinir leur identité lorsqu’on a toujours été « dynamique » et autonome. Le soutien psychologique, l’entourage et parfois les groupes de parole entre patients jouent un rôle clé dans cette adaptation. Vous n’êtes pas seul face à cette maladie, et partager votre expérience peut aussi aider d’autres personnes à obtenir un diagnostic plus tôt.
Stratégies thérapeutiques conservatrices versus chirurgicales : laminectomie et arthrodèse cervicale
Une fois le diagnostic de myélopathie cervicarthrosique posé, se pose la question cruciale du traitement. Peut-on se contenter d’une prise en charge médicale ou la chirurgie est-elle indispensable ? La réponse dépend du stade de la maladie, de la sévérité des symptômes, du score fonctionnel (comme le score JOA) et de l’évolution dans le temps. Globalement, les études montrent qu’en présence d’un déficit neurologique avéré, la chirurgie offre de meilleurs résultats fonctionnels que le simple traitement conservateur.
Le traitement conservateur – médicaments antalgiques, anti-inflammatoires, parfois corticoïdes, kinésithérapie douce, port transitoire d’une minerve – a surtout pour but de soulager la douleur et de maintenir une certaine mobilité. Il ne peut en aucun cas « élargir » le canal cervical ou lever la compression médullaire. Il peut être proposé dans les formes très débutantes, peu symptomatiques, avec une surveillance clinique et radiologique rapprochée. Mais dès que des signes de myélopathie s’installent ou progressent, la balance bénéfice/risque penche en faveur de la chirurgie.
Les deux grandes familles de gestes chirurgicaux sont la laminectomie (avec ou sans arthrodèse) par voie postérieure, et les abord antérieurs (discectomie ou corporectomie avec arthrodèse cervicale). La laminectomie consiste à retirer les lames vertébrales à l’arrière du canal pour « détoitur » la moelle épinière et lui redonner de l’espace. Elle est privilégiée lorsque la sténose est étendue sur plusieurs niveaux (plus de trois étages) ou lorsqu’il existe une sténose canalaire congénitale.
L’abord antérieur, quant à lui, permet de traiter directement les lésions discales et ostéophytiques compressives situées en avant de la moelle. Le chirurgien retire le ou les disques pathologiques (discectomie) ou une partie du corps vertébral (corporectomie), résèque les « becs de perroquet » et restaure la lordose cervicale. Il insère ensuite une cale (greffon, cage) entre les vertèbres et stabilise l’ensemble par une plaque vissée : c’est l’arthrodèse cervicale. Ce blocage volontaire de certains étages limite la mobilité locale, mais permet de sécuriser la décompression.
Dans certaines situations complexes, une approche combinée antérieure et postérieure peut être nécessaire, parfois en deux temps opératoires séparés. Le choix de la technique dépend de nombreux paramètres : localisation antérieure ou postérieure de la compression, nombre d’étages concernés, état de la statique rachidienne (cyphose cervicale, spondylolisthésis), comorbidités du patient, expérience du chirurgien. D’où l’importance de consulter un spécialiste du rachis habitué à prendre en charge ce type de pathologie.
Et après l’opération ? La rééducation joue un rôle central. Une kinésithérapie bien conduite vise à renforcer les muscles cervicaux et paravertébraux, à réapprendre les bons schémas de marche, à travailler l’équilibre et la proprioception. L’ergothérapie aide à adapter les gestes du quotidien, à utiliser des aides techniques si besoin (canne, déambulateur, barres d’appui). Il est fréquent que les patients se demandent : « Est-ce que la kiné sert vraiment à quelque chose ? » La réponse est oui, mais il faut accepter que les progrès soient souvent lents, parfois modestes, et qu’ils visent surtout à optimiser la récupération offerte par la chirurgie.
Pronostic évolutif et qualité de vie post-thérapeutique dans la myélopathie cervicarthrosique
Le pronostic de la myélopathie cervicarthrosique dépend de plusieurs facteurs : la précocité du diagnostic, la sévérité initiale des déficits neurologiques, la durée d’évolution avant la chirurgie, l’âge du patient, son état général (tabac, diabète, comorbidités cardiovasculaires) et les anomalies visibles sur l’IRM (étendue de l’hypersignal médullaire). Sans chirurgie, les études montrent qu’environ un patient sur deux voit son état neurologique se dégrader de manière significative dans les dix ans, avec un risque non négligeable de tétraplégie.
Avec une chirurgie réalisée à un stade encore modéré, les résultats sont plus encourageants : plus de 60 % des patients obtiennent un bon résultat fonctionnel à un an, avec une amélioration ou une stabilisation durable de la marche et de l’autonomie. En revanche, lorsque la myélopathie est sévère au moment de l’opération, la marge de récupération est plus limitée. On résume souvent la situation ainsi : plus on opère tôt, plus on donne de chances à la moelle de « respirer » et de récupérer, même partiellement.
Sur le plan de la qualité de vie, la myélopathie cervicarthrosique impose fréquemment des adaptations : réaménagement du domicile pour prévenir les chutes, choix de chaussures stables, limitation de certaines activités à risque (bricolage en hauteur, sports de contact), parfois reconversion professionnelle ou aménagement de poste. Mais beaucoup de patients, une fois la phase aiguë passée, parviennent à retrouver un équilibre de vie satisfaisant, en combinant traitement, rééducation et accompagnement psychologique.
Il est également important de surveiller à long terme l’évolution du rachis cervical et des étages adjacents à l’arthrodèse, qui peuvent à leur tour se dégénérer. Des consultations de suivi régulières permettent d’anticiper ces complications et d’ajuster la prise en charge (kinésithérapie d’entretien, traitement des douleurs neuropathiques, prévention de l’ostéoporose). Enfin, l’information du patient et de son entourage reste une pierre angulaire du pronostic : plus vous comprenez les mécanismes et les enjeux de la myélopathie cervicarthrosique, plus vous pouvez jouer un rôle actif dans votre parcours de soins.
En résumé, la myélopathie cervicarthrosique n’est pas une simple « arthrose du cou ». C’est une maladie médullaire grave, mais pour laquelle un diagnostic précoce et une intervention adaptée peuvent faire une différence majeure entre la perte d’autonomie et le maintien d’une vie active, certes aménagée, mais encore riche et autonome.